HOY ESCRIBE EN LA NOTICIA
¿Cómo vive alguien que presenta un trastorno obsesivo-compulsivo (TOC)?

Nota por: Psicóloga Violeta Gutiérrez 13 de Noviembre del 2025
El TOC es un trastorno mental caracterizado por obsesiones y compulsiones persistentes y angustiantes. Es un trastorno complejo que aún no se comprende del todo. Las obsesiones son incontrolables y dan lugar a comportamientos compulsivos. Si bien ofrecen un alivio temporal, las compulsiones no proporcionan una solución definitiva y pueden alterar la vida diaria. El TOC presenta distintos grados de gravedad, pero puede afectar significativamente el bienestar, las relaciones y el funcionamiento cotidiano de una persona. Para comprender los signos y síntomas del TOC, primero debe entender la diferencia entre obsesiones y compulsiones. Estas son las dos partes principales del trastorno que interactúan para crear las conductas características del TOC.
Las obsesiones se originan internamente. Son patrones de pensamiento, imágenes mentales o impulsos repetitivos y persistentes. La presencia de estos pensamientos causa ansiedad y suele ser muy angustiante para la persona. Pueden temer que estos pensamientos reflejen su carácter, lo que puede llevar al odio hacia sí mismos. Debido a la naturaleza de estos pensamientos, las personas con TOC a menudo intentan reprimirlos; sin embargo, la represión suele hacer que las obsesiones sean más persistentes, más extremas y más angustiantes. Las obsesiones son únicas para cada persona. No se requieren obsesiones específicas para cumplir con los criterios del TOC. Algunos ejemplos de posibles obsesiones son:
Es importante tener en cuenta que el simple hecho de tener el impulso o el pensamiento de hacer algo, como gritar una obscenidad, no significa que vayas a hacerlo. Las obsesiones se centran en el miedo a que el pensamiento pueda llevar a realizar la acción, pero esto no suele ser así.
Las compulsiones son comportamientos externos. Son rituales o acciones que se realizan en respuesta a pensamientos obsesivos. El comportamiento puede ser un intento de evitar dar rienda suelta a un impulso. Por ejemplo, si tienes un impulso obsesivo de lanzarte al tráfico, puedes sentirte obligado a alejarte de la acera para evitarlo. Este es un ejemplo de una compulsión bastante lógica, pero a veces las compulsiones son muy irracionales. Obviamente, esto no es muy lógico. Sin embargo, para esa persona, la compulsión sigue siendo necesaria y real. Algunos ejemplos de compulsiones comunes son:
Es importante recordar que estas conductas se realizan en respuesta a un pensamiento o impulso. Las personas con TOC realizan estas conductas porque creen que así evitarán que ocurra algo malo o garantizarán que ocurra algo bueno.Te comparto útiles herramientas para enfrentar el TOC:
Infórmate: Comprender el TOC es una herramienta poderosa para afrontarlo. Saber que tus pensamientos y comportamientos forman parte del trastorno, y no de tu verdadera personalidad, puede reducir la culpa y la ansiedad. Aprende sobre la ciencia del TOC y sus opciones de tratamiento para comprender mejor esta condición.
Practica la atención plena: Las técnicas de atención plena, como la meditación y la respiración profunda, pueden ayudar a las personas con TOC a controlar la ansiedad y los pensamientos intrusivos. Al permanecer en el presente, pueden aprender a distanciarse de sus obsesiones y reducir la necesidad de realizar compulsiones.
Establece metas realistas: Afrontar el TOC es un proceso gradual. Es fundamental fijar metas realistas para el tratamiento y la recuperación. Dar pequeños pasos alcanzables puede hacer que el camino sea menos abrumador y más llevadero.
Crea una red de apoyo: Compartir tus dificultades con amigos y familiares de confianza puede brindarte apoyo emocional y comprensión. También pueden ayudarte a mantenerte comprometido con tus objetivos de tratamiento y ofrecerte ánimo.
Llevar un diario: Escribir un diario puede ser una herramienta valiosa para afrontar el TOC. Anota tus obsesiones y compulsiones, así como las emociones y situaciones que las desencadenan. Esto puede ayudarte a identificar patrones y desencadenantes, facilitando su manejo.
Cuestiona los pensamientos negativos: Las distorsiones cognitivas suelen acompañar al TOC. Aprender a reconocer y cuestionar estos pensamientos negativos puede ser muy beneficioso. Los terapeutas a menudo ayudan a las personas a reformular sus patrones de pensamiento para reducir la ansiedad y las compulsiones.
Crea una rutina: Establecer una rutina diaria puede brindar estructura y estabilidad, lo cual puede ser especialmente útil para las personas con TOC. Tener un horario predecible puede reducir la incertidumbre y la ansiedad.
Medicamentos: En algunos casos, se pueden recetar medicamentos para ayudar a controlar los síntomas del TOC. Consulte con un psiquiatra para determinar si la medicación es una opción adecuada para su plan de tratamiento. Si le recetan medicamentos, asegúrese de tomarlos exactamente como se le indique para obtener los mejores resultados.
Autocuidado: Prioriza las actividades de autocuidado que promuevan el bienestar físico y emocional. Esto incluye ejercicio, una dieta equilibrada, dormir lo suficiente y dedicarte a pasatiempos e intereses que te aporten alegría y relajación.
Sé constante: Afrontar el TOC puede ser un camino de por vida. Puede haber contratiempos, pero la constancia es fundamental. Celebra tus logros, por pequeños que sean, y recuerda tus avances.
MTF. Violeta Gutierrez Solís
Contacto: celular 6484694143
Facebook: Psicóloga Violeta Gutiérrez
Instagram @psicologagutierrez


HOY ESCRIBE EN LA NOTICIA
¿Cuál es la diferencia entre un Psicólogo y un Psiquiatra y a cuál debo acudir? Aquí te lo cuento

Redacción Psicóloga Violeta Gutiérrez, 12 de marzo de 2026
Qué hace un Psiquiatra
La especialidad de la psiquiatría se ocupa del estudio, prevención, evaluación, diagnóstico, tratamiento y la rehabilitación de los problemas de salud mental. Soy consciente de que esta descripción puede asustar a muchas personas que no quieren sentirse enfermas y rechacen la idea de acudir a un psiquiatra. Pero, dime ¿a dónde acudirías si hay un alimento que te ha sentado mal, te sale una mancha en la piel o tienes algún dolor? ¿Acaso no acudirías al médico? Quizás no sea nada importante, pero si es un problema tratable, mejor hacerlo cuanto antes. Por tanto, ¿por qué no ir también al médico si os encontráis nerviosos, extremadamente preocupados, tristes u obsesionados? El beneficio de ir y el riesgo de no ir es el mismo.
Cómo trabaja un Psiquiatra
Un psiquiatra tiene unas herramientas muy rudimentarias: la principal es la palabra, al igual que el psicólogo. El psiquiatra va a conversar contigo, como lo hace el psicólogo, para entender qué te pasa y cómo poder ayudarte. Generalmente son necesarias entre una y dos horas de entrevista para poder establecer un diagnóstico y acordar contigo un plan de tratamiento. El plan del tratamiento no tiene por qué necesariamente incluir un medicamento, como la mayoría de las personas creen. Lo que sí es cierto es que el psiquiatra, como médico, puede prescribir medicación a las personas que se pueden beneficiar de ella. Más adelante, veremos cómo se realiza el proceso de prescripción.
Qué hace un Psicólogo Clínico
Un psicólogo clínico generalmente ofrece tratamientos de psicoterapia a pacientes que previamente ha evaluado o han sido derivados por otros profesionales (médicos de familia, psiquiatras o tutores académicos). Los psicólogos clínicos, además de psicoterapia individual, pueden hacer terapia de pareja o terapia de familia. Algunos psicólogos clínicos se han subespecializado y son neuropsicólogos clínicos y realizan evaluaciones neuropsicológicas. Solo los psicólogos especialistas en psicología clínica son los que pueden desarrollar su actividad en los centros, establecimientos y servicios del Sistema Nacional de Salud.
Cómo trabaja un Psicólogo Clínico
Al igual que el Psiquiatra, el Psicólogo Clínico se va a valer de la palabra para poder realizar su trabajo. Las evaluaciones diagnósticas las va a hacer fundamentalmente mediante una entrevista clínica (una conversación con el paciente). La intervención terapéutica también va a tener como pilar la palabra, que puede complementar con algunos ejercicios. Estos ejercicios pueden ser de meditación o relajación, de escritura terapéutica, de realización de un diario o registros o de imaginación guiada, entre otros. Con los niños el trabajo de un Psicólogo Clínico Infantil suele ser algo distinto. Al tener menor capacidad de comunicación verbal, se utilizan otros medios como el dibujo o el juego. El psicólogo infantil va a tener también muy en cuenta todo aquello que los padres o cuidadores principales puedan aportar sobre el niño.
Diferencias entre un Psicólogo y un Psiquiatra
Como decíamos anteriormente, esta es la principal pregunta que nos hacen muchos pacientes y muchas personas fuera de la consulta cuando se enteran que somos psicólogos o psiquiatras. ¿Cuál es la diferencia entre un psiquiatra y un psicólogo?
La principal diferencia entre psicólogos y psiquiatras, y que más peso tiene, es que el psiquiatra es médico y el psicólogo es psicólogo. Por tanto, como médico, el psiquiatra puede prescribir medicación y puede solicitar distintas pruebas diagnósticas. El tipo de pruebas diagnósticas que puede solicitar un psiquiatra son: análisis de sangre, análisis de orina, pruebas de imagen (radiografías, escáner, resonancia magnética), ECG, EEG, estudios del sueño o interconsultas con otras especialidades médicas. Estas pruebas no se solicitan para confirmar el diagnóstico de un trastorno mental, sino que sirven para: Descartar determinadas enfermedades médicas que cursan con síntomas similares a los trastornos mentales, por ejemplo, descartar hipertiroidismo cuando haya ansiedad e insomnio. Conocer si la medicación prescrita o el estilo de vida ha interferido de alguna manera en su salud física, por ejemplo, monitorizando el peso y las cifras de colesterol.
¿Quién puede medicar: el psiquiatra o el psicólogo?
Esta es otra pregunta con la que nos encontramos a diario: personas que confunden a un psiquiatra con un psicólogo y llaman psicólogo a un profesional que le prescribió una medicación. En España, los psicólogos no pueden prescribir medicación de ningún tipo, mientras que los psiquiatras pueden prescribir cualquier medicación porque antes de psiquiatras, son médicos. Los psicólogos no pueden prescribir medicación, mientras que los psiquiatras pueden prescribir cualquier medicación.
La prescripción de medicación es una forma de tratamiento clave para muchos trastornos mentales. En los últimos 30 años se han producido avances importantísimos y los tratamientos actuales son muy seguros, bastante eficaces y muy bien tolerados por los pacientes. Es cierto que los casos más graves son los que más se benefician de un tratamiento farmacológico. Pero, en muchos casos leves, la medicación también puede marcar una diferencia muy importante y ayudar muchísimo a la persona que está siendo tratada. Los psicólogos clínicos, que trabajan codo a codo con los psiquiatras, saben cuándo derivar a su paciente a un psiquiatra para que pueda ofrecerle un tratamiento farmacológico. Cuándo pedir cita con un psiquiatra. En general, recomendamos pedir cita con un psiquiatra en los siguientes casos:
si tienes un síntoma definido (como insomnio, crisis de pánico, llanto frecuente o problemas de concentración) que causa un malestar significativo.
Cuándo pedir cita con un psicólogo
¿Puedo tratarme con un psiquiatra y un psicólogo a la vez?
Claro que puedes tener un tratamiento combinado con psiquiatra y psicólogo. De hecho, es una práctica muy habitual y muy recomendable en muchos casos. La visión de dos profesionales de un mismo problema puede ser muy enriquecedora y ayudar más al paciente. Esto es posible cuando los dos profesionales trabajan en equipo, se coordinan, se conocen y se compenetran bien. Por supuesto, es más sencillo si ya se conocen y trabajan en el mismo centro.
MTF. Violeta Gutierrez Solís
Facebook: Psicóloga Violeta Gutiérrez
Instagram @psicologagutierrez


HOY ESCRIBE EN LA NOTICIA
El empoderamiento de las mujeres: uno de los objetivos claves en este 8M

Redacción por: Psicóloga Violeta Gutiérrez, 05 de marzo de 2026
Este 8 de marzo (8M), Día Internacional de la Mujer, es una jornada de lucha y reflexión, no de celebración. Se busca visibilizar y exigir la equidad de género real, erradicar la violencia machista, feminicidios y brechas salariales, así como garantizar derechos laborales, económicos, reproductivos y de seguridad para todas las mujeres.
Principales objetivos del 8M:
El empoderamiento es un proceso mediante el cual individuos o grupos adquieren la capacidad y los medios para tomar decisiones autónomas y ejercer control sobre sus propias vidas. Este concepto se popularizó en los años 60, especialmente en el movimiento afroamericano y en la teoría de Paulo Freire, que enfatizaba el desarrollo de la conciencia crítica. En el contexto de los movimientos de mujeres, el empoderamiento de la mujer se refiere tanto a la toma de poder individual, fortaleciendo la autoestima y la capacidad de elección, como al poder colectivo para cambiar las relaciones de género en diversas esferas.
Conseguir la igualdad de género requiere un enfoque multifacético que aborde tanto el empoderamiento individual como el colectivo. A nivel individual, se trata de fomentar la autoconfianza, la independencia económica y la capacidad de tomar decisiones. A nivel colectivo, es crucial transformar las estructuras económicas, políticas, jurídicas y socioculturales que perpetúan la desigualdad. La educación, las políticas de igualdad de género en el trabajo y la participación activa en procesos de toma de decisiones son esenciales para avanzar hacia una sociedad más justa.
El empoderamiento de la mujer es fundamental para alcanzar la igualdad, el desarrollo y la paz, como lo destacó la Declaración de Pekín en 1995. Empoderar a las mujeres significa no solo mejorar sus condiciones de vida individualmente, sino también impulsar cambios sociales profundos que beneficien a toda la comunidad. Cuando las mujeres tienen igualdad de acceso al poder y los recursos, toda la sociedad se beneficia de una mayor justicia social, económica y política.
Tipos de empoderamiento:
Los principios del empoderamiento giran en torno a la adquisición de poder y control sobre la propia vida y la capacidad de hacer elecciones. A continuación, se detallan algunos principios fundamentales:
Mujeres en liderazgo y STEM
El empoderamiento se refleja en la importancia de las mujeres en liderazgo, mujeres en STEM (Ciencia, Tecnología, Ingeniería y Matemáticas), y mujeres importantes en la historia. Han allanado el camino para la igualdad de género en el trabajo y han inspirado a nuevas generaciones de mujeres científicas y mujeres activistas.
El empoderamiento es un proceso esencial para que individuos y grupos adquieran autonomía y control sobre sus vidas. Fomenta la autoestima, la independencia económica y la capacidad de tomar decisiones, tanto a nivel individual como colectivo. Al transformar las estructuras que perpetúan la desigualdad, se promueve una sociedad más justa. El empoderamiento de la mujer es clave para el desarrollo social, económico y político, beneficiando a toda la comunidad y contribuyendo a una mayor justicia social y igualdad de género en el trabajo. A través de la educación, la sensibilización y el apoyo a las mujeres en liderazgo, podemos avanzar hacia un futuro donde todas las mujeres tengan las oportunidades y los recursos necesarios para prosperar.
MTF. Violeta Gutierrez Solís
Facebook: Psicóloga Violeta Gutiérrez
Instagram @psicologagutierrez


HOY ESCRIBE EN LA NOTICIA
¿Qué es la Enuresis y la Encopresis y por qué solo afecta a niños y niñas? Aquí te lo cuento

Redacción por: Psicóloga Violeta Gutiérrez, 26 de febrero del 2026
Los trastornos de eliminación enuresis (orina) y encopresis (heces fecales), son muy característicos de la infancia. Pueden tener causa orgánica o psicológica y, en los dos casos, tienen tratamiento. La terapia psicológica para la enuresis y encopresis comprende la enseñanza para lograr controlar los esfínteres, psicoterapia y diversas recomendaciones para los padres de su hijo afectado, poder afrontar la situación, encontrando soluciones. Las manifestaciones orgánicas están relacionadas con patologías genitourinarias: estructural, infecciosa y neurológica, así como uropatía obstructiva, espina bífida y cistitis.
La enuresis es el escape involuntario de la orina durante el transcurso de la noche; la incapacidad de poder retenerla durante el día se denomina incontinencia diurna. Consiste en la aparición de una emisión repetida de la orina en la cama o en la ropa, una vez superados los cuatro años de edad, tiempo en el que el niño debería haber adquirido la continencia urinaria. Para hablar de enuresis también tenemos que hablar de frecuencia: este tipo de incontinencia tiene que ser de dos episodios semanales al menos durante tres meses consecutivos. Hay dos ejemplos de enuresis: la primaria y la secundaria. La diferencia primordial entre ambas es que, en la enuresis primaria, el niño nunca ha llegado a conseguir el control de la orina, mientras que en el la secundaria sí que lo han conseguido, aunque durante un periodo corto de tiempo, unos pocos meses como mucho.
La encopresis, es la evacuación repetida de heces en cualquier lugar inadecuado que no sea el retrete, como en el suelo o la ropa. Y se produce por lo menos una vez a la semana durante tres meses seguidos. La edad a partir de la cual puede considerarse encopresis, son los cuatro años. Casi en un 70% de los casos, la enuresis no está diagnosticada. Por regla general, la enuresis es el trastorno de la eliminación más común, y está más investigado. Este trastorno ocurre por igual en menores de ambos sexos, sin embargo, la encopresis es más frecuente en niños. La enuresis nocturna afecta al 15% de los niños de cinco años. A un 3% de los niños de cuatro años se les escapan las heces una vez por semana y, a los siete años, la encopresis tiene una prevalencia del 2,3% en los niños y del 0,7% en las niñas. Se sabe que un tercio de los niños con encopresis sufre también enuresis nocturna, un 20% enuresis diurna y un 10% de las niñas padecen infecciones urinarias recurrentes.
La mayoría de los niños aprenden a controlar los esfínteres entre las edades de 2 y 4 años, y después, es normal que se presenten episodios de incontinencia en la etapa de entrenamiento. Deben ser los padres los que, poco a poco, vayan introduciendo al niño en la independencia de hacer sus necesidades de forma autónoma. Con el transcurso del tiempo, el niño se siente cada vez más seguro para adquirir el hábito hasta que se convierte en un acto aprendido.
En el caso de la enuresis, las causas que la originan pueden ser factores hereditarios, o sea, que alguno de los miembros de su familia también haya pasado por la misma situación, o bien, por factores emocionales, donde puede ser que el niño esté pasando por un estrés emocional derivado de un cambio o situación nueva, como el divorcio de los padres, un cambio de colegio o la llegada de un nuevo hermano. En el caso de la encopresis, la causa mayor es haber obligado al pequeño a contener sus heces cuando no estaba preparado para ello, por miedos particulares del niño, por problemas emocionales, por dolor al evacuar, o puede que sea por falta de intimidad y esto provoque que se reprima.
El trastorno enurético puede tener origen orgánico por afecciones urológicas, irritaciones o cistitis, pero también a que la capacidad funcional de la vejiga esté disminuida, lo que implica que los niños enuréticos necesiten ir más con más asiduidad al baño. Cuando un niño de más de cuatro años orina durante la noche y fuera del retrete, es importante acudir al pediatra para que descarte cualquiera de las causas orgánicas mencionadas. Una vez descartadas, si se determina que la enuresis tiene un origen psicológico, se hace necesario acudir a un profesional de la psicología.
Las causas psicológicas que están detrás de la enuresis pueden ser diversas: falta de aprendizaje del niño porque no se le ha enseñado de forma correcta, insensibilización de la piel a la humedad, favorecida o provocada por usar pañales hasta edades avanzadas, etc. También puede haber un interés del niño por conseguir una reacción de sus padres, para obtener algo, que por regla general es su atención. O problemas emocionales, como cambio de casa, de colegio, la separación de los padres o el nacimiento de un hermano pequeño; en conclusión, cualquier factor que altere el entorno del niño. Y detrás de las causas de la encopresis puede estar el estreñimiento: los niños retienen tanto las heces que la presión del colon vence al esfínter y se producen evacuaciones no deseadas.
Los niños ocultan que tienen problemas de continencia por miedo o vergüenza la reacción de sus padres. Para que los pequeños puedan superarlo, lo primero es no mostrarse enfadado con la situación y hacerles conscientes del problema. El hecho de que el niño sepa por lo que está pasando ayudará a que el tratamiento sea más eficaz. Con la enuresis, se deberá reducir unas horas antes de ir a dormir la ingesta de líquidos, pero no evitarla, dado que la finalidad es que contenga la vejiga. Si también hubiese pérdidas por el día, se puede usar un horario miccional donde se establezca que se orine al menos 6 veces. Se puede elaborar un calendario miccional, donde aparezca las noches secas y las húmedas. Una visión progresiva puede ser un factor motivador en el tratamiento, y en el caso de que intervenga un terapeuta, que vea el avance. Los padres han de tomar una postura positiva con el niño para no ocasionarle emociones negativas que perjudiquen su situación. Tener una postura caótica o darle demasiada importancia a la situación, hará que el niño entre en tensión y no avance en su recuperación.
Para establecer un diagnóstico concreto, un pediatra debe determinarlo, realizar un estudio y descartar que estas etapas de pérdida se deban a problemas somáticos o fisiológicos. Una vez descartadas estas suposiciones, se puede afirmar que el pequeño, dependiendo de qué tipo de incontinencia se trate, pueda presentar alguno de estos trastornos.
Un tratamiento terapéutico va a ser siempre la mejor ayuda tanto para los padres como para el niño, estableciendo diálogo desde el respeto y la empatía, porque cada persona se desarrolla a un ritmo específico. Con tiempo, los pequeños pasarán esta fase. La ayuda psicológica es de vital importancia en estos casos.
MTF. Violeta Gutierrez Solís
Contacto: Facebook: Psicóloga Violeta Gutiérrez
Instagram @psicologagutierrez


-

 ESTATAL4 años ago
ESTATAL4 años agoHabrá ‘súper puente’ de 5 días en octubre
-

 DELICIAS5 años ago
DELICIAS5 años ago84 % de probabilidad de lluvia y tormenta eléctrica para esta noche
-

 CAMARGO8 años ago
CAMARGO8 años agoCALENDARIO PARA LA ENTREGA DE APOYOS DE PROSPERA
-

 DELICIAS4 años ago
DELICIAS4 años agoMujeres de Delicias ofrecen servicio de transporte para que todas lleguen seguras a casa
-

 CAMARGO6 años ago
CAMARGO6 años agoELLA ES LA CHICA QUE AYUDO A LOS AGRICULTORES EN MEDIO DE LA RIÑA
-

 CAMARGO5 años ago
CAMARGO5 años agoRecomendaciones para evitar golpe de calor en mascotas
-
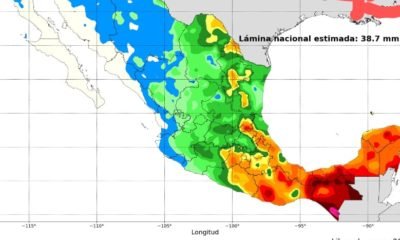
 MEOQUI4 años ago
MEOQUI4 años agoHay buen pronóstico de lluvias para los próximos meses
-
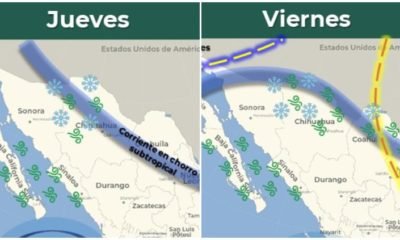
 ESTATAL4 años ago
ESTATAL4 años agoVolverían nevadas jueves y viernes en el estado: SMN














